El càncer infantil
La paraula càncer engloba diverses malalties caracteritzades per la presència de cèl·lules anormals, que es divideixen i creixen de forma descontrolada a qualsevol part del cos.
Si bé les cèl·lules normals es divideixen, es diferencien en els diferents teixits del cos humà i moren en un període de temps determinat, la cèl·lula cancerosa es divideix sense límits, es multiplica i dóna lloc a “tumors” o “neoplàsies”, que en créixer infiltren i destrueixen els teixits normals.
Quan una cèl·lula normal desenvolupa alteracions de l'ADN (mutacions) que no pot reparar, activa el seu propi programa de mort (apoptòsi). Però la cèl·lula cancerosa presenta mutacions que no són reparades i no activen el mecanisme de rebuig o mort cel·lular, multiplicant-se de manera descontrolada.
Alguns càncers poden no formar tumors, com es el cas dels càncers de la sang i les leucèmies. Per altra banda, no tots els tumors són cancerosos, alguns creixen lentament, no s’estenen ni infiltren teixits veïns i es consideren “benignes” (no cancerosos).
Els mecanismes que faciliten l'alteració que indueix l'inici d’un càncer són complexes i no sempre ben coneguts. Hi ha factors ambientals, de caràcter físic, químic o biològic que en determinades circumstàncies són capaços d'induir una lesió.
La incidència dels diferents tipus de malalties neoplàsiques varia segons l'edat.
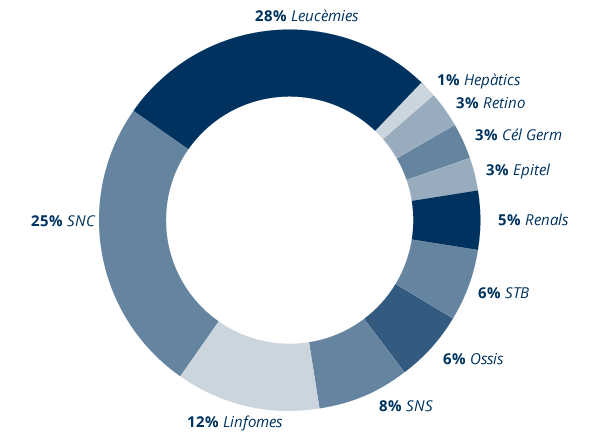
Al nostre país, els càncers infantils més freqüents són les leucèmies (28%), els tumors cerebrals (25%) i els limfomes (12%).
RETI-SEHOP. Incidència actual del Càncer Infantil a Catalunya (0-14 anys).
Tassa d'incidència: 160 por milió de nens/nenes.
Nombre anual de casos nous: 164
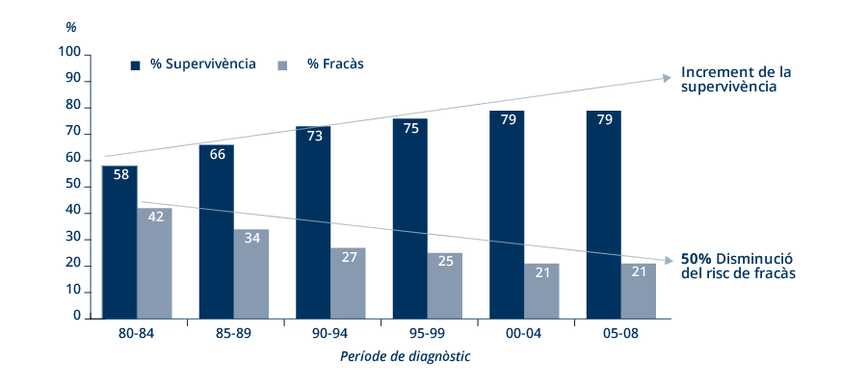
En les ultimes dècades, els avenços en el diagnòstic i tractament de les malalties neoplàsiques en la infància han representat una millora important en les xifres de supervivència.
No obstant això, el càncer continua essent la segona causa de mort en menors de 15 anys, només precedida pels accidents.
En el moment actual es pot parlar de curació del 82% de càncer en infants, especialment quan el diagnòstic s'efectua en fases inicials de la malaltia.
RETI-SEHOP. Supervivència a 5 anys del diagnòstic dels tumors infantils a Catalunya (0-14 anys). Evolució des del 1980 fins al 2008.
L'esquema general d'actuació davant d'un tumor es el següent:
Fase 1: Diagnòstic
En aquesta fase inicial és necessari fer una avaluació local (lloc del cos en que es troba el tumor) i també general (resta del cos) per tal d’assegurar si la lesió s’ha estès a d'altres punts (metàstasi). El diagnòstic és realitza mitjançant estudis analítics i radiològics.
Fase 2: Tractament
Els tractaments actuals segueixen esquemes protocol·litzats a nivell internacional que inclouen totes les eines efectives en cada tipus de càncer: cirurgia, radioteràpia, quimioteràpia, transplantament de medul·la òssia, etc.
Fase 3: Control evolutiu
Després d’un tractament adequat i d'una resposta completa, el pacient passa a una fase de seguiment o control evolutiu. Pot donar-se el cas que alguna cèl·lula neoplàsica hagi quedat en fase larvada o de repòs i pugui tornar a reactivar-se, requerint més tractament.
El primer any després del final del tractament és el període de màxim risc de recidives (reactivació del tumor), ja que pot donar-se el cas que alguna cèl·lula neoplàsica hagi quedat en fase larvada o de repòs i que en qualsevol moment pugui tornar a reactivar-se.
Per això durant aquest temps haurem de sotmetre al nen a freqüents controls clínics, analítics i radiològics. Superat el primer any, la possibilitat de recaiguda disminueix, i els controls es poden anar espaiant, però es continuen fent durant un mínim de 5 anys.
Les xifres de supervivència en càncer infantil es donen a 5 anys del diagnòstic, que és quan ja es pot parlar de supervivència mantinguda lliure de malaltia.